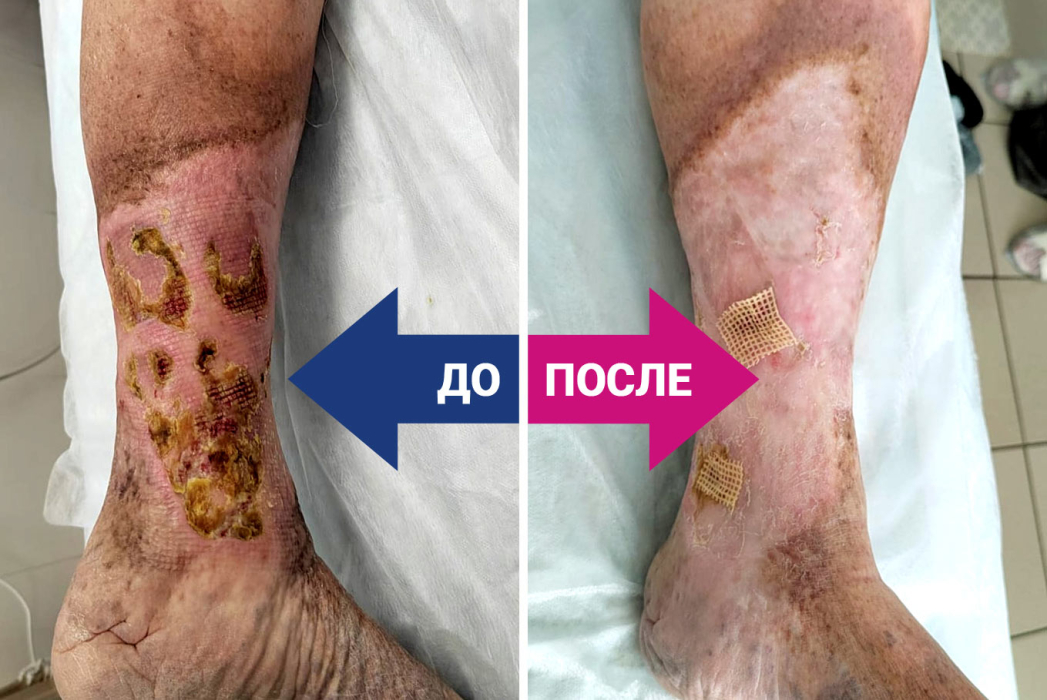
Трофическая язва — дефект кожи или слизистой оболочки и нижележащих мягких тканей, обусловленный нарушением кровоснабжения и/или лимфооттока. В преобладающем числе случаев подобная патология возникает на нижних конечностях в связи со спецификой кровоснабжения этой зоны.
По сути, трофическая язва — это рана, появившаяся в результате некроза мягких тканей. Причем из-за нарушений трофики для нее характерно отсутствие способности к регенерации. Иначе говоря, язвенный дефект не заживает на протяжении более 6 недель. И поскольку из-за такого патологического процесса сильно ухудшается качество жизни человека, важна своевременная медицинская помощь.
Причины появления
В основе образования трофических язв лежит нарушение кровоснабжения. Когда ухудшается венозный отток и происходят иные отклонения в работе сосудистого русла, ткани не получают достаточно питательных веществ и постепенно отмирают. Это длительный процесс. Вначале кожа в определенной области бледнеет, затем постепенно истончается. Количество погибших клеток, продуктов их распада и медиаторов воспаления в очаге поражения увеличивается. Вместе с этим замедляются процессы регенерации, из-за чего заживление становится невозможным. Так начинается локальный некроз, из-за которого поверхностно расположенные ткани отслаиваются, появляется открытый дефект.
Однако трофические язвы не возникают сами по себе. Они связаны с поражением сосудов на фоне другого заболевания. Так, способствовать некрозу тканей может:
- варикозная болезнь;
- хроническая артериальная недостаточность на фоне атеросклероза сосудов нижних конечностей или облитерирующего эндартериита;
- посттромботическая болезнь;
- сахарный диабет;
- некоторые аномалии венозной системы, имеющие врожденный характер;
- артериовенозные свищи.
Причем риск развития патологии возрастает у лиц с вышеуказанными болезнями при наличии ожирения, частых статичных нагрузок и вредных привычек.
Суть диагностики
Прежде чем лечить человека с трофическими язвами, врач должен определить причину, глубину и фазу раневого процесса, а также установить микробную обсемененность дефекта. Поэтому сначала флеболог проводит консультацию, опрашивает пациента и изучает особенности зон некроза. Затем врач формирует план развернутой диагностики, который может включать:
- Ультразвуковое дуплексное сканирование вен и артерий (УЗДГ) — метод оценки кровоснабжения и выявления причин появления дефектов.
- Флебографию с контрастом — процедуру, направленную на изучение строения вен, определение локализации и протяженности патологического процесса.
- Посев на микрофлору с установлением чувствительности к антибиотикам — исследование, позволяющее выявить обсемененность язвы и подобрать фармакотерапию.
Дополнительно к этому может проводиться клинический и биохимический анализ крови, оценка коагулограммы, рентгенография костей и ряд других исследований. Окончательное решение о том, насколько целесообразно то или иное диагностическое мероприятие, принимает исключительно курирующий пациента врач.
Кроме того, флеболог может по необходимости направлять на консультации к специалистам узкого профиля, например, к кардиологу или реконструктивно-пластическому хирургу.
Разновидности патологии
Существует несколько подходов к классификации трофических язв. В соответствии с площадью поражения, они могут быть малыми, средними или обширными (гигантскими). Также существует несколько степеней поражения, определяющих глубину язвенного дефекта:
- Первая степень — поверхностный некроз.
- Вторая степень — поражение достигает подкожной клетчатки.
- Третья степень — глубокое поражение, доходящее до фасции или дальше.
Однако зачастую используют разделение трофических язв нижних конечностей по этиологии их возникновения. Такая классификация включает:
- Язвы, сопровождающие хроническую венозную недостаточность, например, варикоз.
- Артериальные дефекты, возникающие из-за сужения артерий при атеросклерозе или сахарном диабете.
- Гипертонические язвы, появляющиеся при артериальной гипертензии, если болезнь плохо поддается медикаментозному контролю, терапия подобрана некорректно или пациент пренебрегает лечением.
- Нейротрофические дефекты, обусловленные повреждением структур нервной системы.
- Пиогенные язвы, сопровождающие инфицирование ран или гнойные воспалительные процессы.
- Язвы при остеомиелите.
При этом, независимо от типа и характеристик, некроз тканей сопряжен с риском вторичного инфицирования и развития ряда осложнений, включая кровотечение из разрушенных сосудов, малигнизацию дефекта, тромбофлебит и остеомиелит.
О лечении трофических язв
Лечение заключается в ликвидации первопричины развития патологии. Только так можно рассчитывать на стойкое устранение самих дефектов. При этом терапевтическая схема включает:
- фармакотерапию;
- местное лечение;
- оперативное вмешательство (по показаниям).
Фармакотерапия
Если у пациента отмечаются признаки острой инфекции в тканях вокруг трофической язвы или значительное бактериальное обсеменение дефекта, назначаются антибиотики.
В дополнение к этому и в зависимости от основного заболевания также могут использоваться следующие препараты:
- венотоники;
- периферические вазодилататоры;
- статины; антиагреганты;
- флебопротекторы;
- антикоагулянты.
Также врач может назначить противовоспалительный препарат или антигистаминное средство, если того требует ситуация пациента.
Местное лечение
Использовать мазь с антибиотиком или подсушивающую пасту при трофической язве нельзя. Подобные средства негативно отражаются на регенерации дефекта. Поэтому местное лечение предполагает струйное промывание, для которого используется исключительно физиологический раствор. Но ключевой момент в местном лечении — применение перевязочных средств, к которым относятся:
- суперпоглотители;
- губчатые повязки;
- гидрогели;
- атравматические сетчатые повязки;
- гидроколлоиды;
- альгинатные повязки.
Они способствуют регенерации тканей и подбираются в зависимости от фазы раневого процесса и степени экссудации.
Плюс дополнительно используется компрессионная терапия, подразумевающая многослойный бандаж.
Хирургическое вмешательство
Если консервативная терапия неэффективна, лечение проводится хирургическим способом. Выбор операции зависит от основного заболевания и особенностей возникших трофических язв, но зачастую используют:
- лазерную коагуляцию вен;
- склеротерапию;
- кроссэктомию;
- стриппинг;
- микрофлебэктомию.
Кроме того, при обширных язвенных дефектах актуально рассмотреть проведение кожной пластики.
Прогноз и доступные меры профилактики
При язвенных дефектах прогноз напрямую зависит от болезни, спровоцировавшей появление зон некроза. Так, лучше всего поддаются терапевтическому воздействию венозные трофические язвы. После устранения застойных явлений регенерация ран происходит в среднем за 3−4 месяца.
Что касается профилактики, то специфических мер не существует. Однако можно снизить риск столкновения с подобной проблемой, если придерживаться ряда базовых рекомендаций:
- Придерживаться сбалансированного рациона.
- Регулярно заниматься физической активностью с умеренными нагрузками.
- Исключить курение и употребление алкоголя.
При появлении сосудистых патологий и иных болезней необходимо сразу обращаться к врачу, чтобы получить корректное лечение.